Инструкция по применению препарата дексаметазон - состав, показания к приему, побочные действия и аналоги. Принципы лечения отека мозга
Дексаметазон в Израиле – довольно известный и часто применяемый препарат. Нельзя сказать, что его назначение поможет вылечить уже имеющееся заболевания. Скорее, поможет организму самостоятельно справиться с проблемой. Довольно часто используется для поднятия лейкоцитов после химиотерапии.
Так как он относится к глюкокортикостероидам, то его основное действие основано на связывание этого гормона, вырабатываемого гипофизом.
Показания для применения
Спектр действия препарата довольно обширный. Соответственно и показаний для его использования довольно много. В первую очередь, это эндокринные заболевания, в частности недостаточность и гиперплазия коры надпочечников, тиреоидит.
Также, используется в Израиле и для лечения заболеваний нервной системы (послеоперационный период лечения опухолей головного мозга, инсульты, воспалительные заболевания оболочек головного мозга).
В офтальмологии назначается при лечении конъюнктивита, кератита, склерита и других воспалительных процессах, в восстановительном периоде после травмы глаза и оперативного вмешательства.
Дексаметазон широко используется и при проведении реанимационных мероприятий в Израиле. С его помощью снимают тяжелый бронхоспазм (при астматическом статусе), тяжелые аллергические реакции, вплоть до анафилактического шока.
Препарат назначают и при заболеваниях крови, в том числе и злокачественных: острых анемиях, агранулоцитозе, острой лейкемии и лейкозе.
Эффективность препарата для поднятия лейкоцитов после проведения химиотерапии
Способность данного лекарственного средства воздействовать на кроветворную систему дает возможность использовать его и для поднятия лейкоцитов после химиотерапии онкозаболеваний. “Дексаметазон” способствует выходу в кровь наиболее многочисленной группы белой крови – нейтрофилов. А основной задачей этих клеток является уничтожение бактерий в крови и тканях. Также, препарат ограничивает миграцию лейкоцитов в область поражения, тем самым охраняя их от разрушения.
Противопоказания
Однако, несмотря на широкий спектр действия лекарства, у него имеется и ряд противопоказаний:
- Острые заболевания ЖКТ: язвы, гастрит в острой стадии, колит.
- Сердечно-сосудистые заболевания - гипертоническая болезнь, сердечная недостаточность. У больных, перенесших инфаркт миокарда, возможно распространение некротического очага.
- Детский возраст. Так как глюкокортикостероиды влияют на рост ребенка, то детям “Дексаметазон” назначается только по абсолютным показаниям и под постоянным наблюдением врача.
- Период вакцинации. Препарат нельзя использовать за 2 месяца до вакцинации и 3 недели после нее.
- Иммунодефицитные заболевания (ВИЧ и СПИД).
- Беременность. Также, как и в детском возрасте, при беременности препарат назначают только при абсолютных показаниях.
Цена и аналоги
Что касается стоимости, препарат относится к довольно недорогим лекарственным средствам. Цена на таблетки варьируется в пределах 100 – 200 рублей, а на ампулы 200 – 300 рублей (в зависимости от региона).
Среди аналогов препарата чаще всего встречаются “Максидекс”, “Дексон” и “Фармадекс”. Это лекарственные средства более нового поколения, при их использовании отмечается хорошая переносимость и минимальное проявление побочных эффектов. Но следует помнить, что назначать препарат и подбирать его аналоги может только лечащий врач после тщательного обследования вашего организма!
Побочные действия
“Дексаметазон” обычно переносится довольно легко. Однако, в отдельных случаях могут развиться следующие побочные эффекты:
Со стороны сердца :
- нарушение ритма;
- подъем артериального давления;
- тромбозы.
Со стороны ЖКТ :
- нарушение аппетита (вплоть до булимии);
- метеоризм;
- обострение уже имеющихся заболеваниях желудочно-кишечного тракта (панкреатита).
Со стороны эндокринной системы :
- повышение уровня глюкозы в крови;
- лунообразное лицо;
- угнетение работы надпочечников.
Со стороны центральной нервной системы :
- нарушения сна;
- приступы головокружения;
- интенсивная головная боль;
- в редких случаях у пациентов отмечаются судороги.
Помимо вышеперечисленных побочных эффектов, лекарство влияет и на выведение из организма минеральных веществ, в частности калия и кальция. Поэтому, при лечении данным препаратом, необходимо регулировать свой рацион с учетом употребления в пищу продуктов, богатых этими минералами. И наоборот, ионы натрия и вода задерживаются в организме, в связи с чем в комплексное лечение обычно вводятся мочегонные препараты.
Исходя из всего вышесказанного, можно отметить, что, являясь препаратом широкого спектра действия, “Дексаметазон” используется не только для лечения того или иного заболевания, но и для облегчения состояния и восстановления организма после тяжелого оперативного вмешательства или другого серьезного воздействия на организм, в том числе и для поднятия лейкоцитов после химиотерапии.
Лекарственная форма: раствор для инъекций Состав:На 1 мл:
активное вещество: дексаметазона натрия фосфат 4,37 мг (что соответствует 4,00 мг дексаметазона фосфата):
вспомогательные вещества : глицерол 22,50 мг, динатрия эдетата дигидрат 0,10 мг, натрия гидрофосфата дигидрат 0,80 мг, вода для инъекций q.s. до 1,00 мл.
Описание:Прозрачная, бесцветная или слегка желтоватого цвета жидкость.
Фармакотерапевтическая группа: Глюкокортикостероид АТХ:H.02.A.B Глюкокортикоиды
S.01.B.A Кортикостероиды
Фармакодинамика:Дексаметазон - синтетический гормон коры надпочечников с глюкокортикостероидным действием (ГКС). Он обладает противовоспалительным и иммуносупрессивным эффектами, а также воздействует на энергетический метаболизм, гомеостаз глюкозы и
(посредством отрицательной обратной связи) на секрецию гипоталамического активирующего фактора и адренокортикотропного гормона гипофиза.ГКС являются жирорастворимыми веществами и поэтому легко проникают в клетки-мишени через клеточные мембраны. Связывание гормона с рецептором вызывает конформационные изменения рецептора и повышает его сродство к ДНК. Комплекс гормон-рецептор проникает в ядро клетки и связывается с регуляторным участком молекулы ДНК, также известным как элемент глюкокортикоидного ответа (GRE).
Активированный рецептор связывается с GRE или специфическими генами и регулирует транскрипцию матричной РНК (мРНК). Вновь образованная мРНК транспортируется к рибосомам, которые затем участвуют в образовании новых белков. В зависимости от типа клеток-мишеней и клеточных процессов образование новых белков может как усиливаться (например, синтез тирозин-трансаминазы в клетках печени), так и подавляться (например, синтез IL-2 в лимфоцитах). Поскольку рецепторы к ГКС обнаруживаются во всех тканях, то реализация их действия осуществляется в большинстве клеток организма.
Влияние на метаболизм энергии и гомеостаз глюкозы: , наряду с инсулином, глюкагоном и катехоламинами, регулирует накопление и расход энергии. В печени он стимулирует образование глюкозы из пирувата и аминокислот и образование гликогена. В периферических тканях, в частности в мышцах, уменьшает потребление глюкозы и мобилизует аминокислоты (из белков), которые являются субстратом глюконеогенеза в печени. Непосредственные эффекты на метаболизм жиров проявляются центральным перераспределением жировой ткани и усилением липолиза в ответ на воздействие катехоламинов.
Через рецепторы в проксимальных канальцах почек стимулирует почечный кровоток и клубочковую фильтрацию, подавляет образование и секрецию вазопрессина и улучшает способность почек экскретировать кислоты.
Повышает чувствительность сосудов к прессорным агентам.
У пациентов, получавших длительную терапию дексаметазоном и подвергшихся стрессу после его отмены, необходимо возобновить применение дексаметазона в связи с тем, что индуцированная надпочечниковая недостаточность может сохраняться в течение нескольких месяцев после отмены препарата.
Терапия дексаметазоном может маскировать признаки инфекционных процессов и признаки перфорации кишечника.
Дексаметазон может усугублять течение грибковых инфекций, латентного амебиаза или туберкулёза лёгких. Пациентам с острым туберкулезом легких можно назначать (вместе с противотуберкулезными препаратами) только в случае фульминантного или тяжёлого диссеминированного процесса. Пациенты с неактивным туберкулёзом лёгких, получающие терапию Дексаметазоном, или пациенты с положительными туберкулиновыми пробами должны параллельно получать терапию противотуберкулёзными ЛС.
Особое внимание и тщательное медицинское наблюдение необходимо пациентам с остеопорозом, артериальной гипертензией, сердечной недостаточностью, туберкулёзом, глаукомой, печёночной или почечной недостаточностью, сахарным диабетом, активными пептическими язвами, свежими кишечными анастомозами, язвенным колитом и эпилепсией. С осторожностью необходимо применять в первые недели после острого инфаркта миокарда, а также пациентам с тромбоэмболиями, миастенией, глаукомой, гипотиреозом, психозом или психоневрозами, а также пациентам пожилого возраста.
Во время терапии дексаметазоном возможна декомпенсация сахарного диабета или переход из латентного в клинически манифестный сахарный диабет.
При длительном применении необходим контроль уровня калия в сыворотке крови.
Во время терапии дексаметазоном противопоказана вакцинация живыми вакцинами.
Иммунизация убитыми вирусными или бактериальными вакцинами не даёт ожидаемого роста титра специфических антител и поэтому не оказывает необходимого защитного действия. обычно не применяется за 8 недель до вакцинации и в течение 2 недель после вакцинации.
Дексаметазон может повышать восприимчивость или маскировать симптомы инфекционных заболеваний. Ветряная оспа, корь и др. инфекции могут протекать более тяжело и даже приводить к летальному исходу у неиммунизированных лиц. Иммуносупрессия чаще развивается при длительном применении ГКС, но может возникнуть и при кратковременном лечении.
Пациенты, принимающие высокие дозы дексаметазона в течение длительного времени, должны избегать контакта с инфекционными больными; при возникновении случайного контакта рекомендуется профилактическое лечение иммуноглобулином.
Необходимо соблюдать осторожность при лечении пациентов, недавно перенесших хирургические вмешательства или переломы костей, поскольку может замедлять заживление ран и переломов.
Действие глюкокортикостероидов усиливается у пациентов с циррозом печени или гипотиреозом.
Внутрисуставное применение глюкокортикостероидов может сопровождаться местными и системными эффектами.
Частое применение приводит к разрушению суставного хряща и некрозу костной ткани.
Перед внутрисуставным введением из сустава необходимо откачать и исследовать (на предмет наличия инфекционного процесса) синовиальную жидкость. Необходимо избегать введения глюкокортикостероидов в инфицированный сустав. Если после инъекции в суставе разовьётся септическое воспаление, необходима соответствующая антибиотикотерапия. Пациенты должны избегать нагрузки на сустав, в который была произведена инъекция, до полного купирования воспалительного процесса.
Глюкокортикостероиды могут изменять результаты кожных аллергических тестов.
Дексаметазон применяется у детей и подростков только по строгим показаниям. В ходе лечения необходим строгий контроль роста и развития ребёнка или подростка.
Специальная информация о некоторых компонентах препарата
Препарат содержит менее 1 ммоль (23 мг) натрия в расчёте на одну дозу.
Влияние на способность управлять трансп. ср. и мех.:Дексаметазон не оказывает влияния на способность управлять транспортными средствами и работу с другими техническими устройствами, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Форма выпуска/дозировка:Раствор для инъекций, 4 мг/мл.
Упаковка:По 1 мл в ампулы темного стекла (тип
I ). На ампулу наносят цветную точку, указывающую линию облома ампулы и цветное кодировочное кольцо.По 5 ампул в блистер из ПВХ-алюминиевой фольги.
По 5 блистеров вместе с инструкцией по применению помещают в пачку из картона.
Условия хранения:При температуре не выше 25 °С.
Хранить в недоступном для детей месте.
Срок годности:5 лет.
Не использовать препарат после истечения срока годности.
Условия отпуска из аптек: По рецепту Регистрационный номер: П N012237/02 Дата регистрации: 28.04.2011 / 14.05.2015 Дата окончания действия: ИнструкцииСодержание
Если у человека появляются проблемы со здоровьем, он сразу обращается к фармакологическим средствам, поэтому каждый из нас должен хорошо разбираться, для чего предназначено то или иное из них. К примеру, таблетки Дексаметазон (deksametazon) имеют несколько сфер применения, кроме того, у этого лекарства много аналогов. Читайте, при каких случаях может быть назначен этот препарат, как он действует на организм и какие вещества имеет в своем составе.
Что такое Дексаметазон
Препарат относится к категории синтетических глюкокортикоидов. Выпускается в таблетках, глазных каплях, ампулах. Торговое и международное непатентованное название (МНН) в регистре лекарственных средств (РЛС) совпадают – Дексаметазон (dexametazon). Предназначено лекарство для того, чтобы регулировать углеводный, белковый и минеральный обмен. Для фармакодинамики таблеток характерны действия:
- противовоспалительное;
- антитоксическое;
- десенсибилизирующее;
- иммунодепрессивное;
- противоаллергическое;
- противошоковое.
Состав
В одной плоской круглой таблетке белого цвета содержится 0,5 мг главного действующего вещества – дексаметазона. Их упаковывают по 10 штук в блистеры или пузырьки из затемненного стекла. Кроме того, в каждой таблетке Дексаметазона есть такие вспомогательные компоненты:
- моногидрат лактозы;
- коллоидный безводный диоксид кремния;
- кукурузный крахмал;
- тальк;
- повидон;
- магния стеарат.
Показания к применению
Дексаметазон может быть назначен при огромном количестве заболеваний, поделенных на несколько групп. Таблетки помогают от таких видов острых и хронических болезней опорно-двигательного аппарата:
- подагрического и полиартрического поражений суставов;
- эпикондилита;
- полиартрита;
- ревматизма;
- синовита;
- остеоартроза;
- тендосиновита;
- остеохондроза;
- плече-лопаточного периартрита;
- бурсита;
- анкилозирующего спондилоартрита;
- юношеского артрита.

Гормон Дексаметазон может быть назначен при следующих системных соединительных поражениях:
- ревматоидном артрите;
- системной красной волчанке;
- периартериите;
- склеродермии;
- дерматомиозите.
Если у человека простуда или аллергия и ему трудно дышать из-за повышенной выработки слизи, врач тоже может прописать ему Дексаметазон или заменители. Еще таблетки назначают при таких болезнях кожи:
- пузырчатке;
- контактном, токсическом, себорейном, буллезном герпетиформном, эксфолиативном, атопическом дерматитах;
- псориазе;
- злокачественной мокнущей эритеме.
Патологии глаз, при которых назначают таблетки:
- аллергические язвы роговицы;
- воспаление зрительного нерва;
- аллергический конъюнктивит;
- вялотекущий увеит.
Таблетки назначают при таких болезнях системы кроветворения:
- эритроцитарной, гипопластической, эритроидной, аутоиммунной гемолитической анемиях;
- тромбоцитопенической пурпуре;
- агранулоцитозе;
- острых лейкозах;
- лимфогранулематоз.

Другие болезни, которые можно лечить таблетками Дексаметазона:
- врожденное разрастание коры надпочечников;
- разные виды отека мозга;
- дифференциальная диагностика гиперфункции и опухолевого процесса коры надпочечников;
- повышенный уровень кальция;
- аутоиммунные поражения почек;
- профилактика отторжения импланта при трансплантологии;
- нефротический синдром;
- гепатит;
- саркоидоз;
- энтериты;
- фиброз;
- болезнь Крона;
- острый альвеолит;
- язвенный колит;
- легочные формы туберкулеза;
- рассеянный склероз;
- опухоли легких;
- аспирационная пневмония.
Противопоказания
Согласно аннотации, таблетки нельзя применять при:
- возрасте младше 6 лет;
- повышенной чувствительности к компонентам таблеток;
- циррозе печени;
- язве желудка или 12-перстной кишки;
- хроническом гепатите;
- остеопорозе;
- беременности, периоде лактации;
- острых вирусных, грибковых, бактериальных инфекциях;
- активной форме туберкулеза;
- синдроме Кушинга;
- ангине;
- эзофагите;
- острых психозах;
- полиомиелите;
- некоторых болезнях сердца;
- тяжелой артериальной гипертензии;
- ожирении 3-4 степеней;
- выраженной почечной недостаточности.

Побочные действия
В результате приема таблеток Дексаметазон могут развиться такие заболевания и последствия:
- острый панкреатит;
- бронхоспастические проявления;
- тошнота;
- поражение печени;
- кишечное кровотечение;
- боль в животе;
- усиление аппетита;
- кал с кровью;
- изжога;
- эзофагит;
- рвота;
- истончение кожных покровов;
- аллергия;
- угревая сыпь;
- анафилактический шок;
- половая дисфункция;
- аритмия;
- повышенное потоотделение;
- надпочечниковая недостаточность;
- появление избыточного веса;
- синдром Иценко-Кушинга;
- задержка воды;
- сбои менструального цикла;
- судороги;
- брадикардия;
- расстройства зрения, слуха;
- повышенное внутричерепное давление;
- психоз;
- депрессия;
- головокружение;
- бессонница;
- раздражительность.
Дексаметазон – инструкция по применению
Существуют разные схемы употребления гормонального препарата исходя из того, какую болезнь вы хотите победить с его помощью. О том, как принимать Дексаметазон в таблетках правильно, вам должен рассказать врач, предварительно поставив точный диагноз. Общие рекомендации:
- Начальная доза таблеток для взрослого на сутки – 0,5-9 мг.
- Поддерживающий прием – 0,5-3 мг за день.
- Максимальная суточная доза – 10-15 мг.
- Если таблетки Дексаметазон оказывают терапевтический эффект, дозу плавно снижают на 0,5 мг каждые три дня до поддерживающего минимума.
- Препарат надо пить 2-4 раза за день во время еды.
- При передозировке таблетками нужно срочно обратиться к врачу.
- Обязательно уточните, какое у Дексаметазона взаимодействие с другими назначенными вам препаратами, не причинит ли вреда совместный прием.

При онкологии
Как правило, при некоторых видах рака Дексаметазон может быть назначен для улучшения общего состояния пациента, как составляющая комплексной терапии. У таблеток относительно мало побочных эффектов. Дексаметазон при онкологии нужно принимать по 7,5-10 мг в день. Пить таблетки разрешается только по назначению врача. Предпочтительнее на период приема госпитализироваться в онкологический диспансер.
При бронхите
Иногда при этой болезни назначают препарат, но не в таблетках. Дексаметазон при бронхите и обострениях бронхиальной астмы используют в ампулах способом ингаляций. Он помогает предотвратить бронхоспазм, унять тяжелые приступы кашля. 0,5 мл лекарства разводят в 2-3 мл физраствора. Ингаляцию полученным средством делают взрослым и детям трижды в сутки в течение недели. Это позволяет значительно облегчить состояние больного в относительно короткий период времени.
При конъюнктивите
Препарат назначают при многих болезнях глаз, но не в таблетках, а в каплях. при конъюнктивите и других острых воспалениях лечение длится два дня. По 1-2 капли закапывают в глаза по 4-5 раз за сутки. Если болезнь хроническая, то курс лечения длится от трех до шести недель. При этом по 1-2 капли Дексаметазона закапывают в глаза дважды в сутки. При попадании лекарства на роговицу возможно жжение, которое быстро проходит, но это явление не считается побочным.

Для детей
В зависимости от диагноза назначается 83-333 мкг препарата в сутки. Инструкция Дексаметазона рекомендует проводить лечение только по строгим показаниям и весь период строго контролировать процессы развития и роста ребенка, потому что таблетки в любой момент могут спровоцировать их замедление и даже полное прекращение. Терапию нужно прекращать постепенно, уменьшая дозировку каждые три дня для постепенного выведения гормонов.
Аналоги Дексаметазона
Аналогичное влияние оказывают схожие по свойствам препараты:
- Мегадексан;
- Дексазон;
- Декатрон;
- Фортекортин;
- Дексавен;
- Фармадекс;
- Офтан Дексаметазон;
- Дексамед;
- Максидекс;
- Дексаметазонлонг;
- Дексона;
- Медексол;
- Дексакорт;
- Дексапос;
- Дексафар.

Цена
Приобрести препарат вы сможете только при условии наличия рецепта врача. Купить Дексаметазон можно в любой аптеке. Кроме того, таблетки представлены по доступным ценам в каталогах специализированных интернет-магазинов, занимающихся реализацией лекарств. То, сколько стоит Дексаметазон, зависит от формы выпуска, количества таблеток, производителя. Цена блистера на 10 штук в Москве варьируется от 18 до 45 рублей.
Видео
ДЕКСАМЕТАЗОН (DEXAMETHASON)
DEXAMETHASONUM H02A B02
KRKA
СОСТАВ И ФОРМА ВЫПУСКА:
Табл. 0,5 мг, № 10 5,12 грн.
Дексаметазон 0,5 мг
Прочие ингредиенты: лактоза, крахмал кукурузный, повидон, магния стеарат, тальк, кремния диоксид коллоидный безводный.
№ 3275 от 07.07.2003 до 07.07.2008
Р-р д/ин. 4 мг амп. 1 мл, № 25 28,08 грн.
Дексаметазон 4 мг
Прочие ингредиенты: динатрия эдетат, динатрия фосфат додекагидрат, вода для инъекций, глицерол.
№ 3276 от 07.07.2003 до 07.07.2008
ФАРМАКОЛОГИЧЕСКИЕ СВОЙСТВА: дексаметазон — синтетический глюкокортикостероид длительного действия, не имеющий минералокортикоидных эффектов. Обладает мощным иммунодепрессивным, противовоспалительным действием; проявляет противоаллергическую, противоэкссудативную и противозудную активность. Снижает проницаемость сосудов, тормозит миграцию лейкоцитов, фагоцитоз, высвобождение кининов, образование антител. По активности примерно в 25 раз превосходит гидрокортизон. Максимальный эффект при однократном пероральном приеме достигается через 1-2 ч. Дексаметазон хорошо абсорбируется из пищеварительного тракта, распределяясь в тканях организма. Объем распределения подобен у групп. Метаболизируется в печени. Максимальная концентрация дексаметазона в ликворе определяется через 4 ч после в/в введения и составляет 15-20% от концентрации в плазме крови. Выделяется почками, незначительное количество выводится с желчью. Период полувыведения — 3-4,5 ч.
ПОКАЗАНИЯ: эндокринные нарушения — острая недостаточность коры надпочечников; при подготовке к оперативному вмешательству или в случае тяжелой травмы/заболевания у пациентов с недостаточностью коры надпочечников или недостаточным адренокортикальным резервом.
Шок при неэффективности других методов лечения, анафилактический шок, шок у пациентов с недостаточностью коры надпочечников.
Отек мозга при первичных опухолях головного мозга или метастазах в мозг, при краниотомии или черепно-мозговых травмах.
Злокачественные заболевания — паллиативное лечение лейкозов и лимфомы у взрослых, острый лейкоз у детей, гиперкальциемия у пациентов со злокачественными опухолями.
Диагностический тест для выявления гиперфункции коры надпочечников.
Обострение хронического обструктивного бронхита и БА.
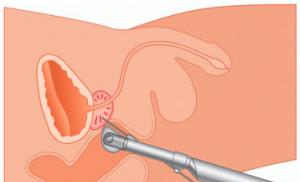
Внутрисуставное введение применяется при тяжелых формах ревматоидного артрита с нарушением функции сустава и отсутствием эффекта от традиционной терапии, при других заболеваниях, сопровождающихся развитием синовита с накоплением выпота в полости сустава (препарат вводят после аспирации синовиальной жидкости).
Местное применение (введение в пораженный участок) показано при склеротическом фолликулите, кольцевидной гранулеме и саркоидозе кожи.
Субконъюнктивальное, ретробульбарное и парабульбарное введение показано при угрозе утраты зрения, аллергических заболеваниях, иммунодефиците, пролиферативных изменениях в глазной ямке, симпатическом офтальмите и терапии иммунодепрессантами после трансплантации роговицы.
ПРИМЕНЕНИЕ: пероральное применение
Парентеральное применение
Назначают в/м, в/в струйно или в виде инфузии в рре глюкозы или изотоническом рре натрия хлорида. Рекомендуемая начальная доза для в/в или в/м введения составляет от 0,5 до 9 мг/сут; при необходимости дозу повышают.
Местное применение
Рекомендуемая доза для внутрисуставного введения составляет от 0,4 до 4 мг однократно. Внутрисуставную инъекцию можно повторить через 3-4 мес; в такой же дозе можно вводить в один и тот же сустав не более 3-4 раз; дексаметазон можно вводить не более чем в 2 сустава одновременно. Более частое введение дексаметазона может повредить суставный хрящ. Доза зависит от размера пораженного сустава. Обычно в крупные суставы вводят 2-4 мг дексаметазона, в мелкие суставы — 0,8-1 мг. В синовиальную сумку вводят от 2 до 3 мг дексаметазона, в оболочку сухожилия — от 0,4 до 1 мг, а в сухожилия — от 1 до 2 мг. При инфильтрации мягких тканей рекомендуется периартикулярное введение в дозе от 2 до 6 мг.
Детям назначают в/м. Доза для заместительной терапии составляет 0,0233 мг/кг или 0,67 мг/м2, которую разделяют на 3 введения через 2 дня на третий, или в дозе от 0,00776 до 0,01165 мг/кг или от 0,233 до 0,335 мг/м2 в сутки. При применении по другим показаниям рекомендуемая доза составляет 0,02776-0,16665 мг/кг или 0,833-5 мг/м2 каждые 12-24 ч.
ПРОТИВОПОКАЗАНИЯ: повышенная чувствительность к дексаметазону, остеопороз, острые вирусные, бактериальные или грибковые инфекции (если одновременно не проводится соответствующая терапия), синдром Иценко — Кушинга. Относительными противопоказаниями являются ХПН, цирроз печени или хронический гепатит, гипертиреоз, психоз или психоневроз, пожилой возраст. В/м введение дексаметазона противопоказано больным с идиопатической тромбоцитопенической пурпурой.
ПОБОЧНЫЕ ЭФФЕКТЫ: риск развития системных и местных побочных эффектов повышается при продолжительном применении и повышении частоты инъекций.
Из местных побочных эффектов возможны гиперемия, отек, боль, аллергические реакции в месте введения. При продолжительном применении возможны растяжение или разрыв сухожилия, атрофия кожи и подкожной жировой клетчатки в месте инъекции.
Из системных побочных эффектов при быстром в/в введении дексаметазона в высоких дозах возможны гиперемия кожи лица, нерегулярный пульс, выраженная тахикардия, инсульт. Возможно развитие анафилаксии. Редко отмечаются генерализованные кожно-аллергические реакции, внезапная слепота, лихорадка, парестезии, психические нарушения (нарушение сознания, возбуждение, беспокойство, дезориентация, эйфория, галлюцинации, маниакально-депрессивное состояние, депрессия или паранойя). Возможны глаукома, катаракта, повышение внутриглазного давления и экзофтальм.
ОСОБЫЕ УКАЗАНИЯ: при недостаточности коры надпочечников в особых ситуациях (травмы, операции) дозу препарата повышают.
С осторожностью назначают дексаметазон больным с неспецифическим язвенным колитом, при пептической язве желудка и двенадцатиперстной кишки, почечной недостаточности, системном остеопорозе, миастении. При инфекционных заболеваниях ГКС следует назначать в комбинации с противомикробными препаратами, при пептической язве — с противоязвенными средствами. Осторожность необходима также при назначении дексаметазона пациентам с выраженной АГ, сахарным диабетом, психическими заболеваниями, глаукомой. При гипотиреозе, а также при циррозе печени действие препарата может усиливаться.
У детей при продолжительном лечении необходимо следить за динамикой роста и развития.
В период беременности (особенности в I триместр) препарат назначают только в том случае, если потенциальная польза для будущей матери превышает возможный риск для плода.
Ввиду возможного влияния на рост и секрецию эндогенных ГКС рекомендуется прекратить кормление грудью во время лечения дексаметазоном.
ВЗАИМОДЕЙСТВИЯ: рифампицин, карбамазепин, фенобарбитал, фенитоин, примидон, эфедрин или аминоглутетимид снижают эффективность дексаметазона при одновременном применении. Дексаметазон снижает терапевтический эффект антибактериальных средств, антигипертензивных препаратов, антикоагулянтов кумаринового ряда, празиквантела и салуретиков; повышает активность гепарина и альбендазола.
Одновременное применение дексаметазона и антагонистов 2адренорецепторов в высоких дозах повышает риск развития гипокалиемии. У пациентов с гипокалиемией сердечные гликозиды чаще вызывают развитие аритмии, а их токсическое действие повышается. При одновременном назначении пероральных контрацептивов может увеличиваться период полувыведения ГКС, что повышает вероятность возникновения побочных эффектов.
Противопоказано одновременное назначение дексаметазона и ритодрина, так как при этом побочные эффекты могут усиливаться.
Одновременное назначение дексаметазона с метоклопрамидом, дифенгидрамином, прохлорперазином, ондансетроном и гранисетроном эффективно предотвращает развитие тошноты и рвоты при проведении эметогенной химиотерапии цисплатином, циклофосфамидом, метотрексатом и флуороурацилом.
ПЕРЕДОЗИРОВКА: при передозировке (как правило только через несколько недель с ее момента) возможно развитие синдрома Иценко — Кушинга, а также описанных выше побочных эффектов. Специфического антидота нет. Проводят симптоматическое лечение. Гемодиализ неэффективен.
УСЛОВИЯ ХРАНЕНИЯ: в сухом месте при температуре до 25 °С.
Обстоятельства переменчивы, принципы никогда.
Миеломная болезнь – это онкологическое заболевание, которое имеет несколько названий. Например, встретив термин «генерализованная плазмоцитома» или «множественная миелома», вы будете знать, что это одно и то же заболевание. Так же, как болезнь Рустицкого-Калена. Относиться оно к группе хронических лейкозов.
Заболевание представляет собой злокачественную опухоль, состоящую из плазмоцитов (B-лимфоцитов, элементов, отвечающих за выработку антител). Развивается опухоль путем пролиферации (деления) B-лимфоцитов.
Преимущественным местом локализации онкопроцесса является костный мозг. Реже он имеет внекостное расположение. Сопровождается заболевание инфильтрацией костного мозга, растворением костной ткани (остеолизом) и иммунодефицитом.
Достаточно часто первым признаком заболевания являются боли в костях и неожиданные переломы. Затем развивается почечная недостаточность, геморрагический диатез, полинейропатия и амилоидоз. В последней стадии может поражаться лимфоидная ткань, кишечник, селезенка.
Виды болезни
Согласно международным стандартам, выделяют несколько видов этой патологии. Классификация основана на клинических проявлениях, биохимических анализах крови и результатах биопсии. Принято выделять:
- Бессимптомную или тлеющую миелому.
- Симптоматическую.
- MGUS (моноклональную гаммапатию).
Самая тяжелая – это симптоматическая миеломная болезнь. Сопровождается почечной недостаточностью, костными поражениями, анемией, продуцированием большого количества моноклонального иммуноглобулина и другими симптомами.
При встрече B-лимфоцита с антигеном вырабатывается иммуноглобулин. В случае развития плазмоцитомы клональные B-лимфоциты вырабатывают огромное количество этого глобулина (его называют моноклональным глобулином). Именно он обнаруживается при биохимическом анализе крови.
Первый и последний виды миелом не имеют органических поражений, характерных для симптоматической миеломы. Определяются они по содержанию парапротеина в плазме крови и пунктату, содержащему клональные плазмоциты (то есть B-лимфоциты, образовавшиеся путем деления клеток).
Симптоматическая миеломная болезнь прогрессирует, проходя 3 стадии (I, II, IIIA, IIIB). Переход от одной стадии к другой обоснован ростом массы опухолевого очага. Первая стадия описывает состояние для любого из указанных видов миеломного поражения. Считается относительно легкой, так как поражение костной ткани и внутренних органов отсутствуют, гемоглобин слегка понижен, уровень кальция в крови находится в пределах нормы. К третьей стадии кости начинают расплавляться – это характерная особенность течения миеломного процесса.
Низкий уровень гемоглобина, высокое содержание кальция в крови и почечная недостаточность, все это признаки третьей стадии процесса. В зависимости от уровня креатина в крови выделяют A и B подстадии.
Для миеломы характерно не разрушение костей, а именно литические поражение (расплавление, рассасывание) костной ткани.
Другая классификация

Классифицируют это заболевание не только по тяжести и типу течения, но и еще по нескольким критериям. Так, миелому различают:
- По составу клеток, принимающих участие в опухолевом процессе, принято различать мелкоклеточную, полиморфную, плазмобластную, плазмоцитарную миелому.
- По способности секретировать парапротеины выделяют: несекретирующие опухоли, диклоновые, Бена-Джонса и G-, A-, M-миеломы. На долю последних двух типов приходится порядка 70% всех случаев заболевания плазмоцитомой.
- По распространенности процесса.
По степени инфильтрированности костномозговых тканей различают очаговую (узловатую), диффузно-очаговую (диффузно-узловатую) и разлитую (диффузную) миелому.
Для болезни Рустецкого-Калена характерно большое количество очагов поражения. Но бывают ситуации, когда перерожденные плазматические клетки концентрируются в одном месте – такая патология называется солитарной миеломой (плазмоцитомой). В этом случае вырабатывается моноклональный иммуноглобулин в чрезвычайно большом количестве. И со временем у таких больных, даже при лечении заболевания, развиваются симптомы множественной миеломы.
Причины
Миеломная болезнь, как и большинство онкологических патологий (саркома Юинга), четко выявленной причины не имеет. Это значит, что удалось определить лишь некоторые факторы, которые запускают опухолевый процесс или стимулируют его.
Сам онкопроцесс считается мало злокачественным. То есть, болезнь с момента перерождения первой клетки-предшественницы до появления четкой симптоматики проходит длительное время (20–30 лет).
Предположительно следующие факторы приводят к развитию заболевания:
- Наследственная предрасположенность.
- Ионизирующее излучение.
- Средовые факторы (химические и физические канцерогены).
Болеют люди чаще по достижении пожилого возраста. Мужчины больше подвержены этому заболеванию, чем женщины. Известны случаи семейной плазмоцитомы.
Считается, что чаще всего встречается миеломая болезнь, вызванная ионизирующим излучением и мутацией B-лимфоцитов. Выявлена опосредованная связь этого заболевания с факторами рабочей среды. В итоге чаще она поражает людей, связанных с работой в нефтеперерабатывающей сфере, кожевников, мастеров, занимающихся обработкой древесины и фермеров.
Развитие

Перерождаются B-лимфоциты будучи зрелыми, на стадии их дифференцирования. Для миеломного поражения характерно наличие атипичных плазмоцитов разной степени зрелости. Некоторые имеют по нескольку ядер и нуклеол, некоторые аномально велики. Встречаются бледно окрашенные плазмоциты. Но для всех характерно бесконтрольное самовоспроизведение путем деления.
Когда такая патологическая ткань разрастается, она угнетает нормальные здоровые кроветворные ткани. Это приводит к снижению в крови ее форменных элементов (эритроцитов, тромбоцитов и лейкоцитов). Снижается уровень некоторых химических веществ, обеспечивающих иммунный ответ организма (например, лизоцима и т. п.).
Опухолевые клетки не способны обеспечивать полноценную защитную функцию организма, потому что нормальные антитела либо не вырабатываются, либо быстро разрушаются.
Излюбленной локализацией миеломного опухолевого процесса являются плоские кости. К ним относят:
- Череп.
- Тазовые кости и костную ткань ребер.
- Ткани позвоночника.
- Инфильтраты, содержащие опухолевые клетки могут обнаруживаться и в других органах.
На рентгеновском снимке четко видны полости, образованные в местах разрастания опухоли. Полости образуются за счет лизиса (растворения клеток) и резорбции (повторного всасывания) костной ткани. Такое рассасывание носит название пазушного.
Общая клиническая картина заболевания обусловлена размножением перерожденных плазмоцитов и гиперсекрецией моноклонального иммуноглобулина.
Симптомы
Начало болезни, так называемый доклинический период, протекает без жалоб, какие-либо субъективные симптомы отсутствуют. Заболевание выявляется в случайном порядке при лабораторном исследовании крови.
С развитием болезни появляются симптомы, связанные с опухолевым поражением костей и внутренних органов. Наиболее характерными являются:
- Костные симптомы.
- Нефропатии.
- Изменения в системе крови (анемии, нарушение свертываемости, увеличение СОЭ).
- Иммунодефицит.
Первые симптомы – это, как правило, жалобы на боль в области позвоночника, грудины, тазовых костей, ребер и ключичной зоне. Болевой синдром возникает сначала при пальпации (надавливании пальцами), затем и просто при движении.
Плазмоцитоз костной ткани, остеолиз и остеопороз приводят к появлению так называемых спонтанных переломов, причем тех костей, которые в норме даже при травмах и ушибах ломаются нечасто. Первыми страдают плоские кости (ребра, перелом ключицы).
Переломы могут затрагивать и некоторые отделы позвоночника. Чаще всего возникают компрессионные (без смещения) переломы в поясничной зоне позвоночника, вторыми по частоте переломов идут грудные позвонки.
Переломы позвоночника чреваты тяжелыми последствиями. Их симптомы зависят от повреждений, которые наносятся спинному мозгу. Может наблюдаться укорочение роста и сдавление спинного мозга. Последнее приводит к тому, что появляются симптомы радикулопатий, нарушение чувствительности, угнетается работа органов малого таза (моторика кишечника и работа мочевого пузыря). Помимо позвоночника и плоских костей, страдают суставы.
Амилоидоз – нарушение белкового обмена, которое приводит к отложению в тканях специфического комплекса – амилоида. При амилоидозе миеломной природы больные жалуются на симптомы, связанные с поражением того или иного органа (сердца, почек, ЖКТ, глаз). Также может развиться:
- Сердечная или почечная недостаточность.
- Диспепсия.
- Расстройства психики.
- Невропатии.
- Нарушение чувствительности по типу чулок или перчаток (хотя периферические невропатии редки).
- Появляются инфильтраты кожного покрова.
- В редких случаях больные впадают в кому.
Нарушения в системе крови приводят к геморрагическим диатезам. Это капиллярные кровотечения на слизистой десен, носоглотки, ЖКТ, матки. Визуально на доступных слизистых можно увидеть синяки (гематомы). Характерны для миеломного поражения анемии.
Из-за гиперсекреции парапротеина существенно вырастают показатели СОЭ (до 80 мм/ч) и растет вязкость крови. Вследствие чего нарушается микроциркуляция в важнейших органах человеческого тела. Этим явлениям объясняются многие неврологические симптомы (в том числе, повышенная сонливость, головокружения, головные боли).
Генерализованная плазмоцитома приводит к нарушениям работы органа зрения либо к полной потере зрения. При локализации патопроцесса в костях черепа, могут быть затронуты и черепно-мозговые нервы, в том числе зрительные и глазодвигательные. Это приводит к офтальмоплегии (параличу мышц глаза).
Потеря зрения связана с миеломной ретинопатией (поражением сетчатой оболочки глазного яблока). В этом случае развивается тромбоз венозной сетки сетчатки, отекает и сам зрительный нерв, вплоть до его атрофии. Человек постепенно слепнет.
Способность иммунной системы бороться с инфекционными агентами (герпетической инфекций, кокковыми инфекциями) снижается практически с началом заболевания. С его развитием только усиливается. Едва ли не 50% больных множественной миеломой страдают от тяжелых инфекционных осложнений. Такое состояние, связанное с повышенной чувствительностью к бактериальным инфекциям, приводит к развитию пиелонефрита, воспаления легких и других воспалительных процессов.
Именно тяжелые заболевания часто приводят к гибели пациента, а не миеломная болезнь как таковая.
Диагностика

Исследование при любом заболевание начинается с общего развернутого анализа крови и общего анализа мочи. Анализ крови позволяет выявить изменения содержания форменных элементов. Но основным показателем, который может указать дальнейшее направление исследования, является уровень СОЭ. В моче же выявляется специфический белок (сывороточный парапротеин).
Диагностика миеломной болезни включает в себя так же:
- Анализы крови (био- и иммунохимический).
- Анализ биоптата.
- Рентгенография.
- МРТ, КТ.
При биохимическом анализе обнаруживаются повышенные концентрации в крови некоторых химических соединений (креатинина, общего белка, мочевины и некоторых других). Иммунохимия определяет патологический парапротеин. Рентгенография выявляет зоны расплавления костной ткани.
МРТ позволяет дифференцировать генерализованную плазмоцитому от других костных поражений и выявить очаги в других органах и тканях. В материале, полученном с помощью пункции, обнаруживается большое количество пазмоцитов.
Постановка диагноза проводится на основании 3 основных критериев:
- Обнаружение плазматических клеток в миелограмме.
- Выявление моноклонального иммуноглобулина в анализах крови и мочи.
- Поражение органов, связанные с развитием опухолевого процесса.
Основное значение при диагностике имеет исследование биоптата и обнаружение опухолевого процесса в органах и тканях тела человека. Оно позволяет выявить больных с симптоматической формой онкопроцесса.
Лечение

На сегодняшний день лечение миеломной болезни предполагает ее контроль. Об излечении, хотя бы потенциальном, речь может идти лишь при пересадке костного мозга.
Плазмоцитома – заболевание хорошо контролируемое, при раннем обнаружении и грамотном лечении возможна длительная ремиссия. Начальные стадии тлеющих форм заболевания немедленного вмешательства не требуют. И, напротив, последняя стадия требует быстрой и интенсивной терапии ради продления жизни пациента.
Лечение болезни Рустицкого-Калена предполагает:
- Начальную терапию.
- Поддерживающую.
- Лечение рецидивов и устойчивых форм.
Основным методом лечения считается химиотерапия (монохимиотерапия, полихимиотерапия). Но это не исключает использование других методов:
- Трансплантации стволовых клеток (ауто- и аллетрансплантация, то есть пересадка собственных или донорских клеток).
- Оперативного вмешательства.
- Лучевой терапии.
- Симптоматических мер.
Рассмотрим эти способы лечения более подробно.
Операция
Оперативное вмешательство проводится при сдавлении внутренних органов или спинного мозга, которые приводят к тяжелым нарушениям работы внутренних органов.
При сдавлении спинного мозга практикуется ламиэктомия (удаление дужки позвонка) и кифопластика в сочетании с лечением Дексаметазоном. В случае локализованного очага поражения (при солитарной миеломе) тоже рекомендована операция, на этот раз по удалению опухоли.
Облучение
Применение лучевой терапии может быть оправдано при ограниченных поражениях костной ткани, высокой резистентности опухоли к химиотерапевтическим средствам. Рекомендуется и в качестве паллиативных мер (поддержание качества жизни) у больных, которые не могут принимать химиотерапию.
В каких случаях лучевая терапия запрещена:
- При тяжелой почечной недостаточности.
- У людей преклонного возраста.
- Ослабленным физически пациентам.
Данный метод часто используются для лечения патологического процесса, локализованного в лицевых костях черепа.
Лечение симптомов

Симптоматическая терапия призвана улучшить качество жизни пациента, и по возможности устранить последствия воздействия опухоли. Она включает в себя ортопедическую помощь, медикаментозные препараты: анальгетики, гемостатики, средства для коррекции гиперкальциемии. При острых анемиях – эритропоэтин или переливание эритрацитораной массы.
Современная химиотерапия
Предполагает использование для терапии генерализованных плазмоцитом нескольких вариантов лекарственных средств. В некоторых случаях применяется одно средство, в других - их комбинация.
Основными медикаментозными препаратами являются:
- Средства для лечения множественной миеломы.
- Кортикостероиды.
- Индукторы апоптоза (средства, которые запускают механизм саморазрушения опухолевых клеток).
- Средства, стимулирующие иммунные клетки и угнетающие опухолевые.
Специфические средства для лечения плазмоцитомы (Мелфалан) используются в качестве монотерапии либо в сочетании с кортикостероидами (Преднизолоном). Эффективны они лишь в половине случаев.
Алкирующие цитостатики (Циклофосфан) дают неплохие результаты в комбинированной терапии с новейшими противоопухолевыми средствами и гормонами. Их механизм действия основан на присоединении к ДНК некой группы, которую называют алкильной. Это не дает измененной клетке делиться и замедляет рост опухоли.
Индукторы апоптоза (Бортезомиб) применяют как самостоятельно, так и в комбинации с противоопухолевым средством и кортекостероидами. Его использование не отменяет необходимости трансплантации.
Новые цитостатики (Леналидамид) сочетают в себе противоопухолевые качества со способностью стимулировать работу иммунных клеток организма. Их применение в комбинации с гормонами и алкирующими средствами дает достаточно хороший результат.
Лечение Леналидамидом с другими препаратами удлиняет жизнь пациента на 4–5 лет, в то время как продолжительность жизни при терапии стандартными способами в среднем составляет от 1,5 до 3,5 лет.
Популярным средством контроля генерализованных плазмоцитом считается Талидомид. Этот препарат нацелен на угнетение патологического ангиогенеза (прорастания сосудов сквозь опухоль, образование собственной системы кровоснабжения онкоткани). Хорошие результаты дает применение Талидомида со стандартными схемами химиотерапии.
Этапы лечения

Начальный этап терапии зависит от возраста больного и его состояния. Если пациенту меньше 65 лет и его общее здоровье позволяет, терапия обычно проводится в несколько шагов:
- Подготовка.
- Высокодозная химиотерапия.
- Пересадка собственных стволовых клеток.
Первый этап заключается в индукционной терапии с использованием новых цитостатиков (Бортезомиб, Леналидамид). Затем вводятся высокие дозы Мелфалана и лишь потом делается трансплантация.
Не все пациенты могут перенести такое лечение. Пожилые, физически ослабленные или имеющие тяжелые соматические заболевания лица не способны выдержать высокие дозы химических средств. Им назначают низкодозную комбинированную терапию (Мелфан+Преднизолон).
Поддерживающая терапия призвана продлить жизнь пациентам, получившим высокодозную терапию и подвергшимся трансплантации. Обычно для этого используют новые цитостатики, такие же, как и на подготовительном этапе лечения.
Рецидивы заболевания возникают в любом случае. Их лечение может быть повторением первого пройденного курса, в том числе с использованием трансплантации. Либо назначаются препараты, которые не были применены в терапии первой линии, то есть медикамент, имеющие другой механизм влияния на онкоклетку. Либо практикуется применение более сильных средств, агрессивных к устойчивым патологическим клеткам (Помалидомид).
Как правило, при резистентных (устойчивых) к терапии формах болезни Рустицкого-Калена используют комбинированные методы химиотерапии: цитостатики с Дексаметазоном.
Прогноз
Если миеломная болезнь находиться в первой стадии либо диагностирована тлеющая, или моноклональная гаммапатия – больные живут долго (20–30 лет) даже без интенсивных курсов лечения. При диагностировании последней стадии симптоматической миеломы, пациенты, даже с учетом лечения, живут порядка 3–3,5 лет. Последние инновации фармакологии могут продлить этот срок до 5 лет.
К сожалению, на сегодняшний день миеломная болезнь эффективного исцеления не имеет. Так что лишь своевременная диагностика заболевания позволит человеку дольше наслаждаться жизнью.
Основные симптомы рака позвоночника и способы диагностики
Как и всякая злокачественная опухоль, рак позвоночника характеризуется бурным ростом атипичных клеток. В результате этого симптомы рака позвоночника быстро прогрессируют. Пациент при этом испытывает не только боль, но и тяжелые двигательные и неврологические расстройства.
Суть патологии
Собственно говоря, с медицинской точки зрения применительно к позвоночнику термин «рак»» не совсем уместен. Дело в том, что формирование рака происходит из клеток эпителиальной ткани, т.е. из кожных покровов и слизистых оболочек. Позвоночный столб – это соединительная ткань — кости, хрящи, связки. Здесь несколько другой гистологический тип опухолей – саркома. Она может развиваться как из костей (остеосаркома), так и из хрящей (хондросаркома).
Кроме того, в просвете спинномозгового канала, образованного позвонками, находится спинной мозг и его оболочки. Из нервной ткани спинного мозга могут образовываться различные бластомы – медуллобластомы, глиобластомы. Злокачественные спинномозговые опухоли могут расти как из самого вещества спинного мозга (интрамедуллярные), так и проникать со стороны спинномозговых оболочек (экстрамедуллярные).
Однако все эти гистологические тонкости почти не влияют на суть патологического процесса. Поэтому все злокачественные опухоли позвоночника мы будем называть расхожим термином «рак». Следует также отметить, что иногда проникновение рака в позвоночник носит вторичный, метастатический характер. Это значит, что раковые клетки заносятся сюда током крови или лимфы из других органов – желудка, легких, печени, и т.д.

Общие проявления
Коварство рака позвоночника состоит в том, что признаки этого заболевания развиваются постепенно, исподволь. И пациент до определенного времени не придает им должного значения. Считает, что у него остеохондроз, пояснично-крестцовый радикулит, усталость. В итоге драгоценное время упущено, а ведь в данном случае промедление в буквальном смысле смерти подобно. Чем раньше приступить к лечению, тем больше шансов на благоприятный исход.
Признаки рака позвоночника включают в себя общие и местные проявления, а также неврологические симптомы. Общие проявления – это слабость, снижение работоспособности, зачастую – умеренное повышение температуры до субфебрильных цифр (370 – 380С). В более поздних стадиях развивается т.н. раковая кахексия – истощение. Пациент теряет в весе, происходит атрофия мышц, истончение подкожно-жирового слоя. Кахексия сопровождается срывом работы всех систем органов дыхания, кровообращения, пищеварения, внутренней секреции.
Местные проявления рака позвоночного столба – это, прежде всего, боль. Боль поначалу умеренная, но в финальных стадиях становится настолько нестерпимой, что устранить ее могут только наркотики. Помимо боли может определяться видимая на глаз деформация отдельных позвонков, их остистых отростков. Деформация позвонков иногда сопровождается искривлением всего позвоночника – сколиозом. Зачастую (но не всегда) раковая опухоль может определяться при пальпации (ощупывании) позвоночника. В отличие от доброкачественных новообразований позвоночника рак имеет неправильную форму, нечеткие контуры, плотно спаян с окружающими тканями.
Неврологические симптомы рака обусловлены поражением спинного мозга, а также чувствительных и двигательных корешков спинномозговых нервов. Эти симптомы характеризуются неврологическими нарушениями различной степени – парезами и параличами. Парез (не путать с резаной раной, порезом) – это частичное, неполное нарушение чувствительности и движений в определенной конечности или участке тела. Характеризуется ограничением объема движений, ощущением онемения, ползания мурашек. Паралич или плегия – это полное отсутствие движений и чувствительности в пораженной зоне. Попросту говоря, парез и плегия – это разные стадии одного процесса, в данном случае – рака.
Симптомы при различной локализации
Шейный отдел
Чем выше расположена злокачественная опухоль позвоночника, тем обширнее зона неврологических расстройств и более выражены симптомы рака. В этой связи наиболее тяжело протекает рак шейного отдела позвоночника. Здесь неврологические расстройства развиваются во всех участках тела, расположенных ниже шейной опухоли. Прежде всего, это парез или плегия во всех четырех конечностях – т.н. тетрапарез (тетраплегия). В конечных стадиях рака шеи парализуются грудные межреберные мышцы. В итоге пациенту становится трудно дышать, и его переводят на искусственную вентиляцию легких (ИВЛ), когда дыхание осуществляется с помощью аппарата.
Из-за сдавливания опухолью спинного мозга нарушается циркуляция спинномозговой жидкости – ликвора. В итоге ликвор скапливается в желудочках головного мозга, растет внутричерепное давление. Это сопровождается резкой головной болью, тошнотой, рвотой, нарушением акта глотания, различной степенью утраты сознания, вплоть до комы. Для шейной локализации опухоли характерен т.н. симптом ликворного толчка – при надавливании на яремные вены шеи возникает боль в месте расположения рака. Еще один неспецифический признак нарушения оттока ликвора – возникновение головной боли при наклоне головы вперед.
Грудной отдел
При раке грудного отдела может развиваться парез верхних конечностей, дыхательные расстройства, нарушения работы органов грудной клетки. Здесь тоже многое зависит от уровня опухоли. Из-за поражения спинного мозга и корешков спинномозговых нервов нарушается иннервация сердца, легких, диафрагмы. Это сопровождается сердцебиением, срывом сердечного ритма, одышкой, различными пищеварительными расстройствами. Мышцы спины в области раковой опухоли рефлекторно напряжены. Нередко такие пациенты тоже нуждаются в переводе на ИВЛ.
Поясничных отдел
При раке поясничного отдела страдают органы малого таза, поясница и нижние конечности. Классическим для этой локализации рака является т.н. синдром конского хвоста. Дело в том, что спинной мозг короче спинномозгового канала – он заканчивается где-то на уровне первого поясничного позвонка. Ниже этого уровня проходящие по спинномозговому каналу нервы имеют вид пучка, имеющее сходство с конским хвостом.
Иногда опухоль может поражать волокна конского хвоста. Это сопровождается такими симптомами как:
- Интенсивная жгучая боль в пояснице, отдающая в нижние конечности
- Снижение мышечного тонуса, парез или плегия в обеих нижних конечностях
- Недержание мочи
- Самопроизвольная дефекация.
Кроме того, поясничная опухоль приводит к дисфункции половых органов. У мужчин это проявляется затруднением эрекции, эякуляции, у женщин – различными видами нарушений менструального цикла.
Диагностические исследования
Диагностика рака позвоночника, как и всякого заболевания, начинается с осмотра и опроса пациента. Уже на данном этапе характерный внешний вид (кахексия), жалобы (боль в позвоночнике) и неврологические симптомы могут натолкнуть врача на мысль о наличии рака позвоночника. Но не всегда клиническая картина бывает столь яркой. Как уже говорилось касаемо рака, — это болезнь не только опасная, но и коварная.
Поэтому необходимы специальные методы исследования. Традиционная рентгенография в 3-х проекциях (прямая, косая и боковая) не всегда позволяет распознать злокачественный процесс. Намного информативнее послойная рентгенография, осуществляемая на компьютерном томографе (КТ). Однако даже КТ не всегда может распознать небольшие опухоли, расположенные в толще вещества спинного мозга. В таких случаях самый эффективный диагностический метод – ядерный магнитный резонанс.
Для уточнения характера опухоли осуществляют пункцию (прокол) спинномозгового канала и взятие ликвора для лабораторных исследований. Однако спинномозговая пункция возможна лишь в поясничной зоне, а в вышележащих отделах это вмешательство сопряжено с техническими трудностями и с риском для здоровья пациента. Прогноз в случае рака позвоночника всегда серьезный – слишком велик процент случаев инвалидности и летальных исходов. Считается, что исход рака благоприятен в тех случаях, если пациент после своевременного и комплексного лечения (химиотерапия, лучевая терапия, операция) прожил 5 и более лет.
Комментарии
Саша — 26.11.2014 — 14:25
- ответить
Гера — 14.12.2014 — 22:11
- ответить
Галина 65 лет — 30.09.2016 — 14:58
- ответить
Гость — 06.03.2017 — 00:08
- ответить
Добавить комментарий
Моя спина.ру © 2012-2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Теносиновит сухожилия: длинной головки бицепса, подколенной мышцы и двуглавой мышцы плеча
Ортопеды и травматологи часто сталкиваются со специфическим поражением, которое определяется, как теносиновит сухожилия. Патологии свойственно длительное скрытое течение, что сокращает вероятность своевременного обращения к врачу. Заболевание становится причиной чрезмерной жесткости сухожилий, отеков, болезненных ощущений. Лечение осложняется, если подтверждено наличие микрокристаллов солей в сухожилиях, а сами они подверглись разволокнению.
Причины возникновения
Активному развитию болезни способствует инфицирование смежных тканей или проникновение патогенной микрофлоры в структуру сухожилий. В 80% случаев это происходит вследствие прокола или другого нарушения целостности сухожилий. Основные пути поражения:
- Имеющиеся инфекции, особенно, ИППП (в 90% случаев выявленного инфекционного теносиновита больной страдал гонореей).
- Физическая травма, после которой занесенная острая инфекция разделяется мономикробную и полимикробную. Каждая из них прогрессирует в зависимости от характера, обширности повреждения.
- Физиологический процесс старения (распространенная причина теносиновита коленной мышцы).
- Мигрирующий из эпидермиса золотистый стафилококк, которым пациент был инфицирован ранее.
- Укус животными и последующее нагноение укушенной раны.
- Внутривенное применение тяжелых наркотиков (велика вероятность, что возникнет теносиновит сухожилия длинной головки бицепса).
- Открытые повреждения кожного покрова, на поверхность которых происходило воздействие пресной или соленой воды с наличием микобактерий.

Любой из перечисленных способов приводит к теносиновиту. В том числе и ситуации, когда пациент прошел не полный курс лечения относительно ревматоидного или реактивного артрита.
Симптомы
Врачу достаточно осмотра для предварительного установления диагноза. А методами диагностики врач подтверждает его, определяя нюансы патологии.

Теносиновит сухожилия длинной головки двуглавой мышцы плеча – это стенозирующее заболевание, которое проявляется специфическим болевым ощущением тянущего характера. В 9 из 10 случаев пациент жалуется, что неприятное ощущение охватывает плечо, распространяется вдоль передней поверхности руки (по двуглавой мышце). Пальпация пораженного участка доставляет мучительное ощущение: ее локализация – борозда между бугорками плечевой кости и по направлению ниже, где сухожилие еще лучше доступно пальпации. На фоне болезненности у пациента затруднено отведение руки.

Теносиновит сухожилия подколенной мышцы проявляется такими отличительными признаками:
- нарастание болевых ощущений после незначительной физической нагрузки;
- обширный отек вокруг коленного сустава;
- видна отчетливая гиперемия кожного покрова.
Симптоматика может дополняться в зависимости от срока давности поражения.
Диагностика
Диагностика теносиновита сухожилия затрудняется только по причине преждевременного назначения антибактериальной терапии, которую 60% врачей проводят еще до установления окончательного диагноза. Лабораторное исследование относительно рассматриваемой патологии – второстепенно.
Методы выявления патологии сухожилий следующие:
- Лабораторное исследование . В крови устанавливают увеличение содержания лейкоцитов, повышение СОЭ, как показатели активного воспалительного процесса.
- Рентгенологическое исследование. Основная цель метода – подтвердить наличие теносиновита и исключить сопутствующее развитие остеомиелита, бурсита, артрита.
- Исследование с применением ультразвука. Метод информативен, имеет преимущества перед МРТ: низкая цена, техническая простота. УЗИ не предполагает применение энергии магнитного поля. Процедура более безопасна для здоровья, не оказывает воздействие на устройства, имплантированные внутрь тела (водители сердечного ритма). УЗИ помогает детально изучить структуры сухожилий и связок, позволяя дифференцировать теносиновит, в том числе за счет применения цветового допплеровского картирования (ЦДК).
- МРТ . Метод предоставляет изображение всего сустава, включая капсулу с плечелопаточными связками, суставной хрящ на головке плечевой кости. Визуализируются и окружающие сустав мышцы и сухожилия, синовиальные сумки.
МРТ и УЗИ плечевого или коленного сустава не являются взаимозаменяемыми способами диагностики. Выполнение каждого из них предполагает конкретные цели, задачи.
Лечение
Промедление с обращением в больницу не сулит положительного прогноза – заболевание переходит на еще более усугубленную стадию. Тогда пациент теряет возможность даже самообслуживания, а о реализации трудовой деятельности и говорить не приходится. Один из вариантов потери времени – стремление нормализовать здоровье неофициальными методиками. Народная медицина не содержит ни одного рецепта, способного восстановить сухожильно-связочный аппарат. А пациенты, принимающие отвары и прикладывающие к телу компрессы, теряют время, повышая риск развития инвалидности.
Консервативное
Если по результатам диагностики подтверждено, что имеющееся нарушение – теносиновит сухожилия длинной головки бицепса, лечение консервативными методами предполагает следующие назначения:
| Вид лечения, назначаемая группа препаратов | Цель и особенности | Возможные побочные эффекты |
| Нестероидные противовоспалительные препараты.
Диклофенак, Нимесулид (Найз), Ибупрофен |
Снижают спектра воспалительного процесса, минимизируют боль. Перечисленные медикаментозные средства вводят 1 раз в день, на протяжении 10 дней | Гастропатия |
| Обезболивающие средства.
Кетанов, Кетарол, Дексалгин, Анальгин |
Анальгетики вводят при недостаточной эффективности НПВП, когда болевые ощущения в конечности сохраняются. Препараты на 4-5 часов ликвидируют приступы боли, что позволяет нормализовать самочувствие, помогает перенести послеоперационное восстановление | Гастропатии, нарушение сна, аритмия |
| Диуретики
Фуросемид, Лазикс |
Терапия, цель которой – снижение отеков. Дозировка зависит от веса пациента, степени выраженности отеков | Боли в пояснице на уровне почек |
| Антибиотикотерапия
Цефтриаксон, Цефтазидим |
Антибиотики широкого спектра действия назначают при доказанной взаимосвязи теносиновита и имеющейся инфекции. Цель – ликвидация патогенной микрофлоры | Расстройство кишечника |

Для реализации гормонального лечения применяют препараты группы глюкокортикоидов – Дексаметазон и Преднизолон.
Инъекционное введение гормональных препаратов, особенно при хронических процессах, не дает полного излечения, увеличивает скорость деградации коллагена, негативно воздействует на выработку нового коллагена (снижает его синтез в 3 раза).
Врач расширяет общие назначения активным применением иммуномодулирующих средств, витаминотерапии.
Подробнее

Во время проведения консервативной терапии важно не нагружать пораженный сустав – для этого проводят иммобилизацию ортезом. Рекомендовано местное нанесение мазей: Найз, Долобене, Кетонал.
Физиотерапия
Физиотерапевтические методы помогают нормализовать кровообращение, купировать или минимизировать болевые ощущения, улучшить обменные процессы пораженной области. К процедурам, которые целесообразно назначать, если подтвержден теносиновит сухожилия двуглавой мышцы плеча, подколенной ямки или другого отдела, относятся магнитотерапия; лазерная терапия; нанесение тепловых аппликаций. Применение электрофореза с новокаином позволит улучшить отведение конечности, снизит боль.
В последнее время активно применяют радоновые ванны.
После документального признания безопасности радона в плане лечения суставных патологий интерес к этому газу растет. Востребованность элемента объясняется его уникальными терапевтическими возможностями.
Радон – это инертный газ, не имеющий цвета и запаха. Он в 7,5 раза тяжелее воздуха, имеет 3 изотопа, самый важный из них – 222 Ял со сроком полураспада 3,82 сут.
Перед проведением радоновых ванн врач убеждается, что у пациента нет противопоказаний к медицинской технологии:
Среди них:
- Лихорадка неясного генеза.
- Онкологические процессы (подтвержденные) – наличие злокачественных новообразований, доброкачественных опухолей, имеющие склонность к росту.
- Все заболевания крови.
- Нарушения сердечного ритма (мерцательная аритмия, экстрасистолия).
- Психоэмоциональные нарушения (эпилепсия, неврозы, шизофрения).
- Перенесенный крупноочаговый или множественный мелкоочаговый инфаркт мозга.
- Профессиональная деятельность, связанная с длительным пребыванием в поле радиоактивного или электромагнитного излучения.
- Период беременности и грудного вскармливания.
- Нарушение функциональной деятельности щитовидной железы, высокая предрасположенность к ее гиперфункции.
- Состояние накануне оперативного вмешательства.
- Тяжелые гинекологические состояния – фиброзно-кистозная мастопатия, миома матки, фибромиома, аденомиоз, эндометриоз.
- У мужчин – аденома простаты.
- Желчнокаменная болезнь.
- Наличие конкрементов в любом из сегментов мочевыделительной системы.
- Подтвержденная отслойка сетчатки.
- Наличие дефектов на коже, участки мокнущих дерматитов, патологии грибкового происхождения.
- Подтвержденный остеопороз.
Для определения концентрации радона для проведения процедуры врач руководствуется доминирующими болевыми проявлениями. Выполняют суховоздушные ванны и традиционные – водные. Эффект от процедуры – улучшение кровоснабжения тканей, прилегающих к суставу; высокая вероятность долгосрочного обезболивания (в 90% случаев).
Антон Епифанов о физиотерапии:
Хирургия
Оперативное вмешательство проводят в крайних случаях, когда восстановить конечность консервативными методами не удается. Отягощают хирургическое лечение возраст пациента старше 45 лет, наличие у него инсулинозависимого сахарного диабета и если этиология теносиновита состоит в прогрессировании полимикробной инфекции.
Пластика сухожилия – многоступенчатая, тонкая операция. Она предполагает последующее длительное восстановление и отличается высокой ценой.
Лечение суставов Подробнее >>

Исключить риск осложнений послеоперационного периода помогает введение антибиотиков за сутки до вмешательства, активная интраоперационная антибиотикотерапия.
Особенности анестезии при операции относительно теносиновита сухожилий:
- в выборе анестезиологического пособия важны кратковременность вмешательства, отсутствие потребности в глубокой релаксации, наличие адекватных кровоостанавливающих мер;
- современные медикаменты обеспечивают адекватное обезболивание без угрозы для жизни больного;
- распространенное осложнение после вмешательства – непродолжительная посленаркозная депрессия. Она обеспечивает возможность раннего перевода пациента из ПИТ (палаты интенсивной терапии) с активизацией пациента;
- глубина погружения в наркоз обеспечивается наркотическими анальгетиками. В клиниках с высоким финансовым обеспечением практикуют самое удачное сочетание для наркоза при непродолжительных операциях – Диприван + наркотические анальгетики (в 68% случаев). Но высокая себестоимость Дипривана ограничивает его применение в клинической практике. Больницы с менее высоким финансированием применяют для наркоза Кетамин. Его отличие от Дипривана специфично: по мере выхода из наркоза пациенты нуждаются в седативной терапии (проводят стандартными дозировками). Специалисту важно контролировать основные витальные показатели – в течение всего оперативного вмешательства они должны быть стабильными.
- В 23,3 % наблюдений для наркоза применяют барбитураты, в основном Тиопентал натрия в стандартных дозировках. Если глубина наркоза была достаточной, «управляемость» наркозом вызывает определенные сложности. Возможна длительная посленаркозная депрессия, требующая постоянного наблюдения за пациентом.
Прогноз относительно выздоровления – благоприятный (при условии раннего обращения за медицинской помощью). Однако пациенту следует подготовиться: полное восстановление займет 3-4 месяца.
Заключение
Теносиновит сухожилия удается вылечить только в условиях стационара, а значит – методами официальной медицины. Рассчитывать на альтернативные варианты небезопасно. Самая распространенная причина развития патологии – хроническое повреждение. Устранением заболевания занимаются ортопеды, травматологи. Если теносиновит имеет инфекционное происхождение, к составлению плана лечения подключается венеролог.